Ο ΙΟΣ ΤΩΝ ΑΝΘΡΩΠΙΝΩΝ ΘΗΛΩΜΑΤΩΝ (HUMANPAPILLOMAVIRUS) ΚΑΙ HPV ΣΧΕΤΙΖΟΜΕΝΟΙ ΚΑΡΚΙΝΟΙ ΣΤΟΝ ΑΝΘΡΩΠΟ
Η ενότητα αυτή αναφέρεται σε επιστημονικές πληροφορίες που αφορούν την HPV λοίμωξη με τον απλούστερο δυνατό τρόπο.
Βασικά στοιχεία, που αφορούν στον ιό των ανθρωπίνων θηλωμάτων (HPV) και το μηχανισμό καρκινογένεσης, θα βοηθήσουν στην κατανόηση της συμπεριφοράς του ιού και της πιθανής εξέλιξης μιας HPV λοίμωξης σε διηθητικό καρκίνο.
Η Σημασία της HPV λοίμωξης
Η πρόοδος που αφορά στην κατανόηση των HPV σχετιζόμενων καρκίνων στον άνθρωπο υπήρξε εντυπωσιακή τα τελευταία χρόνια.
Σήμερα γνωρίζουμε ότι η μόλυνση με ορισμένους ογκογόνους τύπους HPV αποτελεί αναγκαία και απαραίτητη προϋπόθεση για την ανάπτυξη καρκίνου στον τράχηλο της μήτρας και όχι μόνο.
Η σημασία μιας HPV λοίμωξης αφορά και άλλες ανατομικές περιοχές του γεννητικού συστήματος της γυναίκας, όπως ο κόλπος, το αιδοίο και ο πρωκτός, στις οποίες δεν δίδεται συνήθως ιδιαίτερη σημασία.
Μεγάλο ενδιαφέρον και ανησυχία συγκεντρώνουν επίσης, πρόσφατα στοιχεία που αφορούν σε HPV σχετιζόμενες λοιμώξεις στη στοματική κοιλότητα, της οποίας ο βλεννογόνος παρουσιάζει πολλές ομοιότητες με το βλεννογόνο της γεννητικής περιοχής.
Οι περιπτώσεις αυτές αυξάνονται με ανησυχητικούς ρυθμούς και η παρουσία διαφόρων HPV τύπων στην περιοχή του στόματος και του πρωκτού είναι αναμενόμενη. Η μόλυνση σχετίζεται με την ευρεία διάδοση εναλλακτικών σεξουαλικών πρακτικών σε όλο τον κόσμο και κυρίως στις ανεπτυγμένες χώρες.
Ο ιός HPV
Ο ιός των ανθρωπίνων θηλωμάτων (HPV) είναι ένας μικρός σε μέγεθος ιός, ο οποίος περιβάλλεται από ένα κέλυφος (κάψα), η οποία σχηματίζεται από δύο βασικές πρωτεΐνες, την πρωτεΐνη L1 και την πρωτεΐνη L2. Μέσα στο πρωτεϊνικό αυτό περίβλημα ευρίσκεται το γενετικό υλικό ή «γονιδίωμα» του ιού, το οποίο αποτελείται από ένα κλειστό δίκλωνο DNA , το οποίο παρουσιάζει ομοιότητες με το ανθρώπινο κυτταρικό DNA.
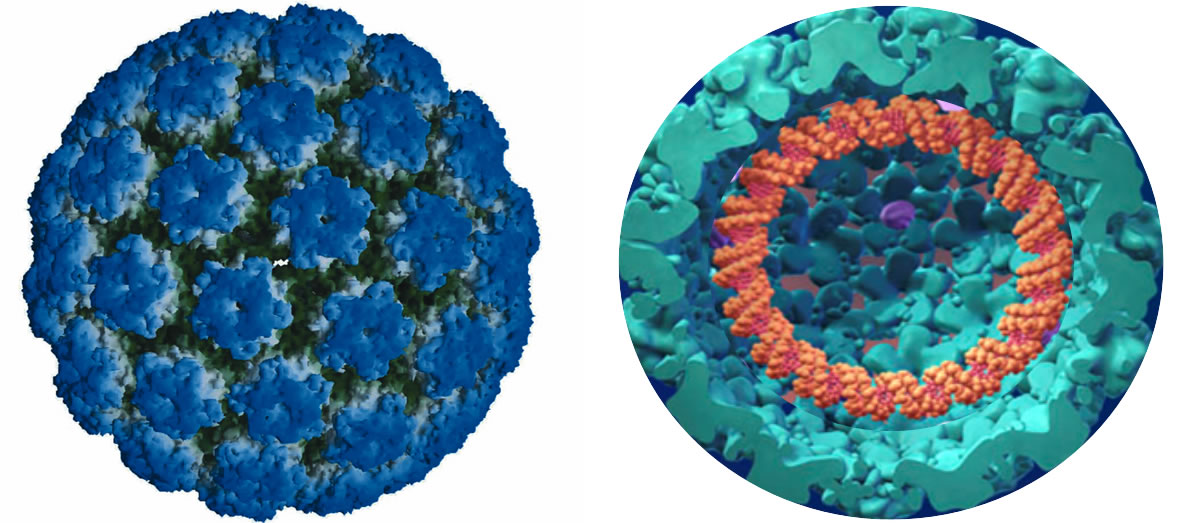 Σφαίρα και διατομή HPV
Σφαίρα και διατομή HPV
Τα HPV εμβόλια στηρίζονται στην πρωτεΐνη L1 για την παραγωγή «ιόμορφων σωματιδίων», των οποίων το περίβλημα μοιάζει ακριβώς όπως το περίβλημα ενός πραγματικού ιού, το οποίο όμως δεν περιέχει γενετικό υλικό. Για το λόγο αυτό, «τα ιόμορφα σωματίδια» δεν είναι λοιμογόνα και δεν μπορούν να μολύνουν τον άνθρωπο. Αντίθετα, προκαλούν την παραγωγή αντισωμάτων, που προστατεύουν από τη λοίμωξη και τη νόσηση.
Το DNA του ιού περιλαμβάνει διάφορα γονίδια, τα οποία ρυθμίζουν σημαντικές λειτουργίες που αποσκοπούν βασικά στην αναπαραγωγή και επιβίωση του ιού. Από τα ογκογονίδια αυτά, τα πλέον σημαντικά είναι οι πρωτεΐνες Ε6 και Ε7, οι οποίες είναι υπεύθυνες για την καρκινική μετάλλαξη των κυττάρων.
Η κλινική σημασία ορισμένων ογκογονιδίων όπως τα Ε6 και Ε7 στηρίζεται στο γεγονός ότι οι πρωτεΐνες αυτές μπορούν να ανιχνευθούν σήμερα με μεθόδους μοριακής βιολογίας (mRNA test) και να βοηθήσουν στην αξιολόγηση και εκτίμηση της σοβαρότητας μιας HPV λοίμωξης.
Ταξινόμηση
Ο Human Papilloma Virus ανήκει σε μία μεγάλη οικογένεια HPV τύπων που προσβάλλει επιθήλια και βλεννογόνους. Μέχρι σήμερα έχουν χαρακτηρισθεί περισσότεροι από 150 διαφορετικοί HPV τύποι. Από τους τύπους αυτούς, μία αμάδα περίπου 15 ιών, με κύριους εκπρόσωπους τους HPV 16 & 18, έχουν χαρακτηρισθεί ως ογκογόνοι και είναι υπεύθυνοι σχεδόν για όλες τις περιπτώσεις καρκίνου στην πρωκτογεννητική περιοχή της γυναίκας και του άνδρα.
Οι διάφοροι HPV τύποι ταξινομούνται ανάλογα με τη δυνητική ογκογόνο δράση τους σε δύο κατηγορίες:
- Στους HPV τύπους υψηλού κινδύνου (High Risk HPV types)
Στην κατηγορία αυτή ανήκουν 15 ιοί, οι HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 και 82, οι οποίοι είναι υπεύθυνοι σχεδόν για το 100% των καρκίνων του τραχήλου της μήτρας.
- Στους HPV τύπους χαμηλού κινδύνου (Low Risk HPV types)
Στην κατηγορία αυτή ανήκουν οι ιοί HPV 6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 73 και 81, οι οποίοι δεν σχετίζονται με την ανάπτυξη καρκίνου η προκαρκινικών αλλοιώσεων. Από τους ιούς χαμηλού κινδύνου δύο ιοί, οι HPV 6 & 11 είναι υπεύθυνοι για το 90% των γεννητικών κονδυλωμάτων.
Η σημαντικότητα των διαφόρων HPV τύπων
Η καρκινογόνος δράση των HPV τύπων διαφέρει από την ακραία επιθετικότητα του HPV 16 έως την καλοήθη δράση άλλων HPV τύπων. Η σημασία του HPV 18 είναι επίσης σημαντική, γιατί ο ιός αυτός είναι κυρίως υπεύθυνος για την ανάπτυξη αδενοκαρκινώματος, ενός είδους καρκίνου του οποίου η διάγνωση είναι δύσκολη τόσο κυτταρολογικά όσο και κολποσκοπικά.
Οι τύποι HPV 16 και HPV 18 αποτελούν τους συχνότερους τύπους ιών υψηλού κινδύνου, οι οποίοι είναι υπεύθυνοι για πάνω από το 70% των περιπτώσεων καρκίνου τραχήλου μήτρας και ακολουθούν άλλοι λιγότερο συχνοί τύποι, οι σημαντικότεροι από τους οποίους, κατά σειρά επικινδυνότητας, είναι οι HPV 45, 31, 33, 52, 35 και 58.
Εκτός από τον καρκίνο του τραχήλου της μήτρας οι ίδιοι 8 HPV τύποι είναι υπεύθυνοι για το 86% των καρκίνων του πρωκτού, το 35% των καρκίνων του αιδοίου και άνω των 35% των καρκίνων της στοματοφαρυγγικής κοιλότητας.
Επιδημιολογικές μελέτες αποκαλύπτουν ότι 8 HPV υψηλού κινδύνου, οι οποίοι περιλαμβάνουν τους HPV 16, 18, 45, 31, 33, 52, 58 και 35, είναι κατά σειρά επικινδυνότητας, οι πλέον σημαντικοί καρκινογόνοι παράγοντες με ελαφρές διακυμάνσεις στην Ευρώπη και σε άλλες περιοχές του κόσμου.
Καρκίνος τραχήλου μήτρας και HPV – Ο συνδετικός κρίκος
Μόλυνση:
Ο μολυσματικός κύκλος του HPV στον τράχηλο της μήτρας έχει μελετηθεί λεπτομερώς και παρουσιάζει ιδιαίτερο ενδιαφέρον. Ορισμένοι HPV τύποι προσβάλλουν επιλεκτικά επιθήλια με ιδιαίτερα χαρακτηριστικά σε διάφορες ανατομικές περιοχές όπως ο τράχηλος, ο πρωκτός και η στοματοφαρυγγική κοιλότητα.
Ο HPV χρειάζεται πρόσβαση στα κύτταρα της βασικής στοιβάδας από κάποιο μικροτραυματισμό του επιθηλίου. Εν συνεχεία, χρησιμοποιεί τα κύτταρα του επιθηλίου σαν «όχημα» για να συμπληρώσει ένα παραγωγικό «κύκλο ζωής», δηλαδή τη διαδικασία που εξασφαλίζει την επιβίωση και αναπαραγωγή του ιού σε χιλιάδες αντίτυπα.
Αρχικά ο HPV παραμένει για ένα μικρό χρονικό διάστημα στο κύτταρο που έχει μολύνει και όταν τα κύτταρα αυτά διαφοροποιούνται και ωριμάζουν καθώς κινούνται προς τα ανώτερα στρώματα του επιθηλίου, ο ιός πολλαπλασιάζεται σε ένα μεγάλο αριθμό αντιγράφων και ελευθερώνει τα σωματίδιά του με την απόπτωση των επιφανειακών κυττάρων για να μολύνει νέες ανατομικές περιοχές.
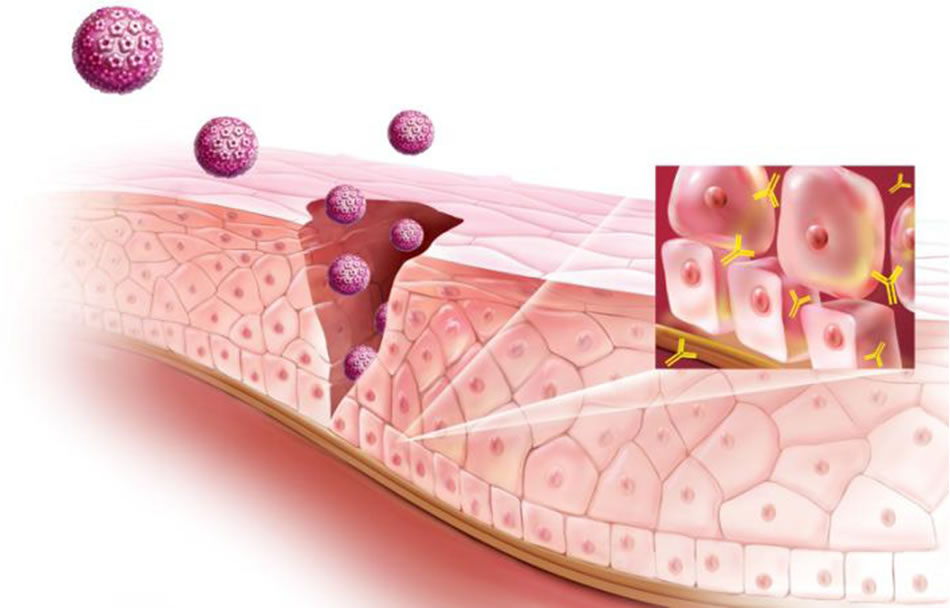 How the infection occurs?
How the infection occurs?
Το χρονικό διάστημα που μεσολαβεί από τη στιγμή της εισόδου του ιού στα κύτταρα της βασικής στοιβάδας μέχρι την απελευθέρωση των νέων ιικών σωματιδίων είναι περίπου 3 εβδομάδες. Το χρονικό διάστημα όμως που μεσολαβεί από τη στιγμή της λοίμωξης μέχρι την εμφάνιση των κλινικών αλλοιώσεων στο τραχηλικό επιθήλιο κυμαίνεται συνήθως από 6 εβδομάδες έως 8 μήνες. Στη λανθάνουσα μορφή το χρονικό αυτό διάστημα μπορεί να διαρκέσει πολλά χρόνια. Επί επιμονής της λοίμωξης με ογκογόνους ιούς για μακρό χρονικό διάστημα, τότε μπορεί να αναπτυχθεί καρκίνος.
Η HPV λοίμωξη είναι τελείως ασυμπτωματική, δεν υπάρχει πόνος, δεν συνοδεύεται από φλεγμονή γιατί δεν υπάρχει κυτταρικός θάνατος και γιατί δεν προκαλείται εμφανές «σήμα κινδύνου», το οποίο να προειδοποιεί το ανοσοποιητικό σύστημα για την παρουσία του ιού. Επομένως, ο οργανισμός του ανθρώπου αγνοεί τη μόλυνση και γι’αυτό δεν κινητοποιεί μηχανισμούς αντιμετώπισής της μόλυνσης.
Μετάδοση:
Η λοίμωξη μεταδίδεται εύκολα με τη σεξουαλική επαφή και εκατομμύρια γυναίκες σε όλο τον κόσμο μολύνονται κάθε μέρα με αυτόν τον τρόπο.
Η πιθανότητα λοίμωξης είναι συχνότερη στις νέες σεξουαλικά ενεργές γυναίκες. Ο κίνδυνος απόκτησης μίας νέας HPV λοίμωξης στην εφηβεία αυξάνει κατακόρυφα και είναι ανάλογος με τον ρυθμό εναλλαγής των σεξουαλικών συντρόφων. Το 75% των HPV λοιμώξεων συμβαίνει στην ηλικία αυτή.
Η HPV μόλυνση μεταδίδεται από δέρμα σε δέρμα και από βλεννογόνο σε βλεννογόνο. Η μετάδοση του ιού στον τράχηλο της μήτρας θεωρείται η πιο συχνή σεξουαλικά μεταδιδόμενη λοίμωξη και σχετίζεται άμεσα με την σεξουαλική συμπεριφορά των ατόμων. Η λοίμωξη είναι συνήθως παροδική και ασυμπτωματική. Σε μικρό ωστόσο αριθμό περιπτώσεων η μόλυνση με HPV τύπους υψηλού κινδύνου μπορεί να οδηγήσει στην ανάπτυξη προκαρκινικών αλλοιώσεων μέρος των οποίων μπορεί με την πάροδο του χρόνου να εξελιχθεί σε διηθητικό καρκίνο.
Η HPV λοίμωξη ανιχνεύεται στο 10% περίπου του πληθυσμού σε παγκόσμια κλίμακα. Υπολογίζεται ότι το 50% έως το 80% των γυναικών θα έχουν έρθει σε επαφή με τον ιό HPV, οι περισσότερες χωρίς να το γνωρίζουν, κατά τη διάρκεια της ζωής τους. Οι νέοι και οι νέες ευρίσκονται σε μεγαλύτερο κίνδυνο, αλλά η συχνότητα της λοίμωξης μειώνεται εντυπωσιακά με την πάροδο του χρόνου.
Με την πάροδο των χρόνων παρατηρείται επίσης, μία δεύτερη μικρή αύξηση της συχνότητας της HPV λοίμωξης γύρω από την ηλικία των 45 χρόνων, για λόγους που αφορούν πιθανόν μεταβολές στην οικογενειακή και κοινωνική ζωή των γυναικών και στη συνέχεια ακολουθεί μία σταθερή πτωτική πορεία.
Αντίθετα, η HPV λοίμωξη με τύπους χαμηλού κινδύνου παρουσιάζει πολύ μικρή μεταβολή σε σχέση με την ηλικία.
Οι επιστημονικές αυτές πληροφορίες δείχνουν ότι μία HPV μόλυνση στην γεννητική περιοχή της γυναίκας υποχωρεί συνήθως μόνη της με την πάροδο του χρόνου.
Παράγοντες κινδύνου:
Η ηλικία της γυναίκας, όπως ήδη αναφέρθηκε φαίνεται να αποτελεί τον πλέον σταθερό παράγοντα κινδύνου. Στην νεαρή ηλικία, η περιοχή της «ζώνης μετάπλασης» στον τράχηλο της μήτρας, παρουσιάζει ιδιαίτερη ευαισθησία στην προσβολή από εξωγενείς παράγοντες, όπως η μόλυνση με τον HPV που μεταδίδεται με την σεξουαλική επαφή.
 Τράχηλος κατά την εφηβεία
Τράχηλος κατά την εφηβεία
Η μόλυνση είναι συνήθως πολλαπλή και περιλαμβάνει τη σύγχρονη μετάδοση διαφόρων τύπων HPV, σε ένα ποσοστό γυναικών που μπορεί να φθάσει το 30%. Στην ηλικία αυτή οι περισσότερες λοιμώξεις είναι παροδικές και συνήθως υποχωρούν με τη πάροδο του χρόνου.
Παράγοντες που ευνοούν τη λοίμωξη θεωρούνται επίσης:
- Η νεαρή ηλικία έναρξης των σεξουαλικών επαφών, 16 έτη ή μικρότερη
- Ο αριθμός των σεξουαλικών συντρόφων,
- Το χρονικό διάστημα γνωριμίας των συντρόφων πριν την έναρξη των σεξουαλικών επαφών,
- Ο αριθμός προηγούμενων σεξουαλικών συντρόφων του σεξουαλικού συντρόφου
- Η μη σταθερή χρήση προφυλακτικού
Όλοι αυτοί οι παράγοντες, σχετίζονται με την έκθεση της γυναίκας στον κίνδυνο μόλυνσης με ιούς υψηλού κινδύνου, οι οποίοι αποτελούν και τον μεγαλύτερο κίνδυνο ανάπτυξης καρκίνου στις περιοχές που έχουν προσβάλλει. Ο κίνδυνος αυτός αυξάνει σημαντικά με την πάροδο του χρόνου και η πιθανότητα λοίμωξης με τον HPV πλησιάζει το 100% σε γυναίκες που δεν χρησιμοποιούν καμία προφύλαξη.
Η συνεπής και σταθερή χρήση προφυλακτικού φαίνεται να μειώνει, αλλά δυστυχώς δεν εξαφανίζει τον κίνδυνο λοίμωξης από το ιό HPV σε γυναίκες που αρχίζουν να έχουν επαφές. Επιπλέον, εκτός από τη μείωση του κινδύνου, η σταθερή χρήση προφυλακτικού κατά τη διάρκεια της λοίμωξης βρέθηκε να βοηθά στην υποχώρηση της HPV λοίμωξης, σύμφωνα με ορισμένες μελέτες.
Το κάπνισμα: Υπάρχουν ενδείξεις ότι το κάπνισμα αυξάνει τον κίνδυνο ανάπτυξης καρκίνου τραχήλου μήτρας περίπου κατά δύο φορές σε γυναίκες που καπνίζουν. Χημικές ενώσεις που προκύπτουν από το κάπνισμα ανιχνεύονται στην τραχηλική βλέννη και σε άλλα επιθήλια της γεννητικής περιοχής, όπως το αιδοίο. Οι ενώσεις αυτές πιθανόν να ελαττώνουν τοπικά την αντίδραση των κυττάρων στην καταπολέμηση της λοίμωξης. Ο κίνδυνος εξαρτάται από τον αριθμό των τσιγάρων και τη διάρκεια του καπνίσματος.
Αντισυλληπτικά: Η χρήση αντισυλληπτικών φαίνεται να αυξάνει τον κίνδυνο καρκίνου τραχήλου μήτρας, σε γυναίκες που τα χρησιμοποιούν σταθερά και για μεγάλο χρονικό διάστημα.
Ο κίνδυνος αυτός, σύμφωνα με ορισμένες μελέτες, βρέθηκε να είναι μεγαλύτερος σε γυναίκες οι οποίες ήταν HPV θετικές και συγχρόνως χρησιμοποιούσαν αντισυλληπτικά για 5 ή περισσότερα χρόνια. Ο μικρός αυτός κίνδυνος, πιθανόν να αντανακλά την αυξημένη σεξουαλική δραστηριότητα των γυναικών που συνήθως χρησιμοποιούν αντισυλληπτικά και δεν αποτελεί αντένδειξη λήψης αντισυλληπτικών σε γυναίκες με HPV λοίμωξη.
Σεξουαλικά μεταδιδόμενα νοσήματα: Ο έρπης, τα χλαμύδια και η βακτηριακή κόλπωση (bacterial vaginosis) φαίνεται να αυξάνουν τον κίνδυνο, μολονότι δεν έχει αποδειχθεί άμεση συσχέτιση αυτών των λοιμώξεων με τον καρκίνο τραχήλου μήτρας. Νεότερες επιστημονικές πληροφορίες θεωρούν ότι μπορούν να δράσουν ως «συνεργικοί» παράγοντες και δείχνουν τον πιθανό ρόλο που μπορεί να διαδραματίσουν οι διάφορες κολπικές λοιμώξεις παράλληλα με HPV δυσπλαστικές αλλοιώσεις στο τραχηλικό επιθήλιο.
Ανοσοκαταστολή: Σε HIV θετικές γυναίκες (AIDS) ή σε γυναίκες που έχουν υποβληθεί σε μεταμόσχευση ο κίνδυνος μπορεί να είναι πέντε φορές μεγαλύτερος. Οι ασθενείς αυτές διατρέχουν επίσης, υψηλό κίνδυνο υπολειμματικής νόσου ή υποτροπής μετά από θεραπεία.
Η Φυσική ιστορία της HPV λοίμωξης
Εξέλιξη
Η HPV λοίμωξη είναι η πλέον σημαντική σεξουαλικά μεταδιδόμενη λοίμωξη σε παγκόσμια κλίμακα. Οι νεότερες γυναίκες επιβαρύνονται δυσανάλογα, καθώς η συχνότητα της λοίμωξης κορυφώνεται λίγα χρόνια μετά την έναρξη της σεξουαλικής δραστηριότητας των νέων αυτών γυναικών. Τα υψηλά αυτά ποσοστά ελαττώνονται με την πάροδο του χρόνου, καθώς αναπτύσσεται η φυσική ανοσία και πιθανόν λόγω της δημιουργίας περισσότερο σταθερών μονογαμικών σχέσεων.
Υποχώρηση
Οι περισσότερες από τις νέες λοιμώξεις είναι ασυμπτωματικές και υποχωρούν μόνες τους σε διάστημα μηνών. Κατά μέσο όρο, το 70% των τυχαίων αυτών λοιμώξεων θα έχουν υποχωρήσει μετά 12 μήνες και το 90% μετά 24 μήνες, αλλά το χρονικό αυτό διάστημα μπορεί να είναι πολύ μεγαλύτερο.
Η πιθανότητα κάθαρσης της λοίμωξης ελαττώνεται με την πάροδο του χρόνου, κατά περίπου 35-40% κάθε έξι μήνες τον πρώτο χρόνο και μετά η συχνότητα της κάθαρσης ελαττώνεται ακόμη περισσότερο.
Επιμονή
Το μικρό ποσοστό των γυναικών που εξακολουθεί να έχει μια επιμένουσα HPV λοίμωξη βρίσκεται σε αυξημένο κίνδυνο ανάπτυξης σοβαρών επιθηλιακών αλλοιώσεων στον τράχηλο. Η επιμονή της λοίμωξης σχετίζεται συνήθως με την παρουσία ιών υψηλού κινδύνου, High Risk-HPV τύπους. Ο πλέον επικίνδυνος τύπος αναδεικνύεται ο HPV 16, που μαζί με τον HPV 18 είναι υπεύθυνοι για πάνω απότο 70+% των περιπτώσεων καρκίνου τραχήλου μήτρας.
Η εξέλιξη της HPV λοίμωξης σε ενδοεπιθηλιακή νεοπλασία και διηθητικό καρκίνο
Η κατανόηση της φυσικής ιστορίας (συμπεριφοράς) της HPV λοίμωξης είναι απαραίτητη για τον αποτελεσματικό έλεγχο (screening) και θεραπεία των προκαρκινικών αλλοιώσεων του τραχήλου της μήτρας.
Παλαιότερα εθεωρείτο ότι ο καρκίνος του τραχήλου της μήτρας αποτελούσε την τελική εκδήλωση μίας σταδιακής και αναγκαστικής εξέλιξης της HPV λοίμωξης μέσω των επιθηλιακών αλλοιώσεων χαμηλού (CIN 1), μετρίου (CIN 2) και υψηλού βαθμού (CIN 3).
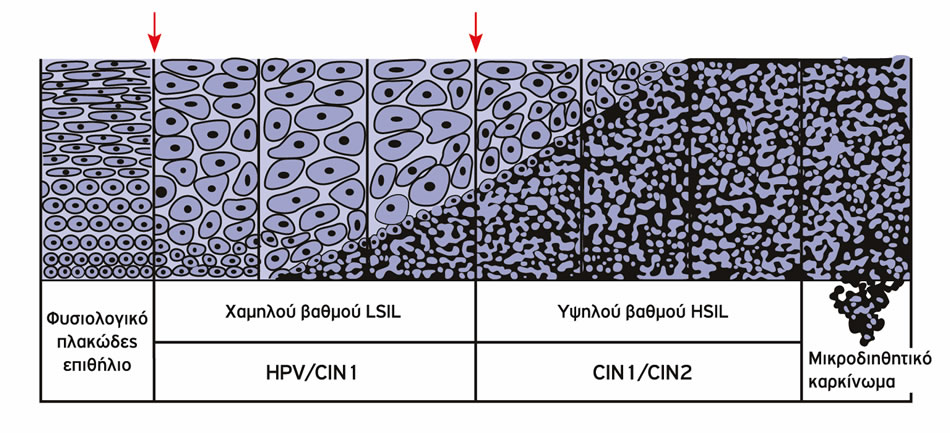 Σχηματική αναπαράσταση ολόκληρου του φάσματος των προκαρκινικών αλλοιώσεων του τραχηλικού επιθηλίου
Σχηματική αναπαράσταση ολόκληρου του φάσματος των προκαρκινικών αλλοιώσεων του τραχηλικού επιθηλίου
Σήμερα γνωρίζουμε ότι η πορεία αυτή δεν είναι αναγκαία, ούτε απαραίτητη και ότι μια μεγάλη ομάδα νέων γυναικών θα έχει παροδικές μόνο λοιμώξεις οι οποίες θα υποχωρήσουν με την πάροδο του χρόνου. Οι λοιμώξεις αυτές, καλούνται επιστημονικά «παραγωγικές λοιμώξεις» και αφορούν απλά στην αναπαραγωγή του ιού. Δεν θεωρούνται προκαρκινικές, είναι χαμηλού βαθμού (CIN 1) και συνήθως δεν χρειάζονται θεραπεία.
Μια δεύτερη ομάδα γυναικών θα έχει επιμένουσες HPV λοιμώξεις, οι οποίες χαρακτηρίζονται από μικρή πιθανότητα υποχώρησης της νόσου. Οι γυναίκες αυτές, παρουσιάζουν υψηλά ποσοστά εξέλιξης της επιθηλιακής βλάβης σε προκαρκινικές αλλοιώσεις υψηλού βαθμού (CIN 2, CIN 3). Στις περιπτώσεις αυτές, διαταράσσεται η «συμβίωση» του ιού με τα κύτταρα του επιθηλίου και ορισμένα ογκογονίδια του ιού όπως είναι οι πρωτεΐνες Ε6 και Ε7, μπορεί να προκαλέσουν καρκινικό μετασχηματισμό των κυττάρων.
